
「電子カルテ・システム」の開発は、医療の質の向上と経営の健全化を目的に開発され、平成11年8月に稼動した。
医療の質の向上は、専門職種間が情報を共有することによって医師の診療計画を各専門分野の切り口で全体としてサポートできることを狙った。
担当医師が他の職種とともに診療計画を立てる。各職種は、職種ごとのプロブレム・リストを持ち、SOAPで記載し確認の上で記録を確定していく。
プロブレム・リストは、医師、看護婦、薬剤師、理学、作業、聴覚療法士、管理栄養士およびMSWがそれぞれに持てるようになっている。
データ入力は、多くはテンプレート、シェーマあるいは選択リストから実施できるようにほとんどがマスター化されている。
マスタ構築は、特に部門の使用を重要視して関係部門が作成し自由に変更効くようなシステムと運用規定を作っている。
作成された診療情報は、診療録等の保存としてのものと臨床研究、看護研究さらには申請あるいは報告業務に使用するためのデータ保存の後利用システムを導入した。前者は、業務権限の範囲で情報の変更参照ができ、後者は、患者を特定するデータ抽出には、特定のセキュリティを設定している。

医療情報の電子化は、当然経営の効率化に寄与することが重要なコンセプトである。診療行為の指示伝達が的確に目的とする部門に伝達され指示に従った行為が実施されそれが診療報酬として医事部門に転送される。また、診療行為は、各種チェック(薬理的、臨床病理的、栄養学的、診療報酬的なチェック)がかかり過剰な診療を防止したりあるいは医療過誤が防止される。この機能を十分に発揮するためには、診療行為が全診療科を経時的に結ばれて記録される必要があり診療報酬明細書も同様に記載される必要がある。医療情報の電子化は、院内では診療業務の効率化に限らず、患者の診療時間に与える影響も改善される。さらに、ネットワークを介した診療情報の交換が可能になると病病、病診連携も容易にできるようになる。現在中国・四国・近畿通産局で検証を進めている医療機関間のネットワークの構築研究も計画どおりに進捗すれば大きな付加価値を与えることになる。

医療の質の向上と経営の健全化は、従来の紙の診療録の記載方法を電子媒体にいかに入力するかという議論からは、生まれてこない。医師が診療サービスのすべての提供者で十分であった時代は、診療科特性を十分に発揮できるコンセンサスを如何に作るかということが問題解決の目標であっても良かったが、診療の規模あるいは設置環境などによって診療サービスの差別化を明確に出す必要がある現在では、医療資源の専門性を土台に各部門から眺めた患者へのサービスのあり方が十分に発揮されるシステムを構築するために多分にそのバランスを前提としたシステム構築の調整が必要になる。担当医師が診療計画に基づいて各分野の専門職種のサービス提供を調整して患者あるいは家族が満足度も考慮して診療方針を立てる。それがさらに各職種に伝達されてプロブレムが統合集約されていく。
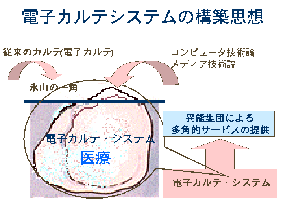
各職種が情報を共有することは、患者に満足行くサービスを提供するのに必要な条件である。患者の持つプロブレムは、それぞれの部門のプロブレムリストで評価され職種ごとのプロブレムの集約化のための計画が引き出される必要があり、それが診療計画を立てる担当医師が調整することになる。また、業務の変更は常に部門間の連携を前提に調整するために横断的な問題解決のための連携が可能になってきている。

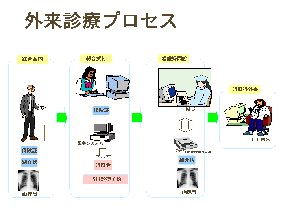
稼動している外来診療プロセスを説明すると、総合案内あるいは総合受付(自動再来受付機)で受付した患者情報は、新規あるいは初療の場合は、看護相談室に、再診は、受付した診療科の担当医に転送されて受付一覧に表示される。看護相談は、外来看護計画、看護診断に利用するために聴取され医師にも利用される。持参された紹介状あるいはフィルムは、事後スキャナに取り込み診療に参照情報として利用され、患者ごとにファイリングされて保存される。
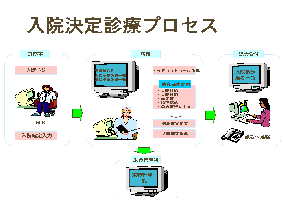
入院決定は、担当医師が行うが入院には緊急入院と申込入院あるいは予定入院によってその決定条件を変えている。入院は意思が決定してもベッドコントロールは、病棟婦長が決定する。診療科は初期条件で規定の病棟がありその病棟婦長がベッドスケジュールを見ながら病室を決定するが、病棟で調整できないときは他の病棟の空き情報を確認して婦長間で調整する。病室が決定すると事前入力していた食事、処置あるいは検査などの入院日の診療スケジュールがアクティブになる。入院日に患者受付が完了すると病棟マップに患者名、面会条件が表示される。
診療情報は、各種データベースをその業務機能ごとに分けて作成している。診療記録として保存しているデータは、患者情報記録データベースでここで保存されるものが従来の紙のカルテの保存性と同様の条件で保存管理される部分である。
患者管理は各種予約、受付などの情報を管理するエリアと入院患者の管理エリアがあり、ここで、外来患者と入院患者の区別によって診療の場所のいかんにかかわらず診療報酬が連携している。また、各種診療情報は、部門システムが稼動しているところは、そこで生成された情報を受けた後で診療情報を統合管理している。
この診療情報は、臨床研究、看護研究、各種統計処理など経営、報告などの業務処理のために後利用データベースを構築している。このデータベースは、患者を特定するデータ抽出に対しては特別のセキュリティで患者プライバシーを保護している。
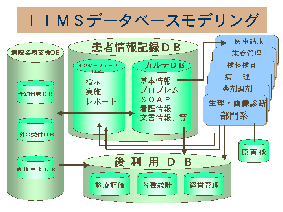
診療情報は、全て後利用データベースに転送される。
このデータベースは、病院統計など典型的な統計処理は、マクロ化できるためにメニュー化して簡単に統計データを作成することが可能である。
また、各診療行為と診療結果を抽出してその相対関係を検討することで診療行為の意思決定を標準化することも可能となる。このことは、クリティカルパスやEBMの検討の情報提供として格好の場を提供することになる。
さらに、豊富なデータを背景にデータマイニング処理で今まで気づくことの無かった行為特性が確認できる可能性もある。蓄積されるデータは、各種診療行為と関係付けされた結果が抽出できるために部門別原価計算から、例えば手術目的の患者の入院スケジュールをシミュレーションすることで費用検証も可能である。

このシステムの当面の課題は、ネットワークのダウンに対する完全なサポート方法の検討である。システムのダウンは、紙運用の切り替え、診療履歴の提供と患者支援のための体制作りの方法が確立されているが、ネットワークはその対応が原始的なために、今後は無線等も含めた別運用も考慮される必要があろう。
また、広域大規模災害に対応するため他地域でのデータ保存とその運用も同時に考慮される必要がある。

「電子カルテシステムが経営を改善するわけではない」
診療情報の多くが電子化されてそれを運用する場合も、利用者の思考には紙の文化(従来の診療文化)が存在している。
何のために電子化したのか。電子化した情報はどのように利用されようとして作られているのか。開発の目的とその条件が運用面で壊されないように管理するのは、システムではなく運用する人間であるために、実態は少しづつ変性する傾向がある。
付加価値を出すために運用管理することが最大の問題となる。
経営の目標をどこに置くのか。
目標実践のための診療内容の検討はどこに焦点を当てることか。
単なる経営評価のみでなく診療評価を考慮して病院方針をどう定めるべきか。
職種ごとの患者サービスの提供のための情報提供やシステム変更を如何に行うべきか。
などは、システムが自動生成するものではない。病院管理者がこのシステムを最大限に如何に利用し成長させるか。時代に合わせて条件を変えながら常に環境適用できる情報を生成させる運用が求められる。

今後の診療情報の電子化については、規制緩和を柱にどこまで現在の制度改正がなされるかに依存するところは大きい。施設間ネットワークや電子承認などは当然早急に出現しないと拡大を遅らせることになる。
また、診療報酬明細書などは、特に急性期の請求行為については複数診療科が同時に治療をしながら進行する局面では患者単位の明細書の作成や救命救急科などの統一呼称の設置などの必要である。さらに、中央診療系診療科(放射線、内視鏡、血液浄化、病理など)が作成する診療情報は依頼診療科の診療情報と連携している必要がありそのまま明細書に反映される必要があるが、診療科単位で明細書を発行している医療機関ではそのようになっていない。
