1. 医療IT化の現状
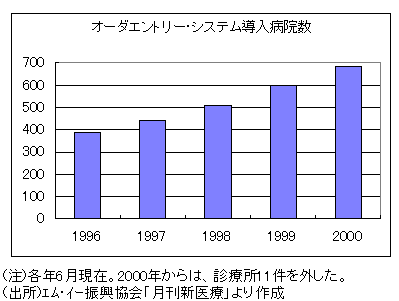
病院のIT化は、個別の部門システムの導入から、部門横断的な統合システムの導入へと、シフトしつつある。統合システムの代表はオーダ・エントリー・システムであり、導入病院は、2000年時点で既に700件弱に達している。電子カルテ・システム導入病院も、既に30件程度はある模様である。オーダ・エントリーと電子カルテを合わせた統合病院情報システム全体の導入件数は、毎年100件程度の増加ペースになっていると推測される。

1件当たりの平均投資額を、ハード、ソフト、カスタマイズ、導入研修等で総額3億〜5億円とすれば、統合病院情報システムの新規導入分だけで、年間300億〜500億円程度の市場規模となる。大学病院の大規模電子カルテ・システムも混在することを考えると、実際の平均単価はもっと高い可能性があろう。更新投資やエンハンス、保守サービスなどまで含めれば、市場規模は500億〜1,000億円規模に達するものと推測される。
9,000件を超える病院総数から見ると、オーダ・エントリー・システムの導入率は、まだ7%程度にすぎない。しかし、属性別に見ると偏在が著しく、先行している病院では、既に導入率が20〜30%の水準に達して普及期に入っている。導入率が高いのは、設置主体別では、大学病院(国大・私大いずれも)、自治体病院、日赤・社会保険関連等の公的病院、企業立病院等である。規模別では、300床以上の病院が高い。国公立・公的の大規模急性期病院主導で、わが国の医療IT化は進んできたといえる。
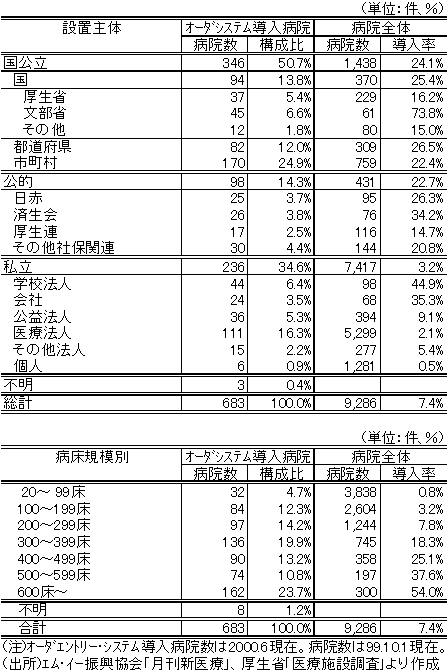
逆に、オーダ・エントリー・システムの導入率が低いのは、設置主体別では、代表的な民間病院である医療法人病院と、個人病院である。規模別でも、民間病院主体の200床未満の中小病院は、導入率が極めて低い。わが国の病院の大多数を占める中小民間病院は、統合病院情報システムをまだほとんど導入していないことになる。
国公立・公的大病院の先行は、大規模な統合病院情報システムが、病院の建替あるいは移転新築と同時に整備されるケースが少なくないことも影響していると思われる。建替あるいは新築は、画像診断装置まで含めると、数十億円〜100億円超の大規模投資となる。近年は、公的財源あるいは他部門の財源の投入が可能な国公立・公的の大規模病院の建替・新築が目立つ。
統合病院情報システムの今後の普及を占ううえでは、中小民間病院がIT化を推進するか否かがカギを握っている。民間病院が対象外となるのであれば、オーダ・エントリー・システムの普及は、既に半ばまで差し掛かっていることになるし、電子カルテ・システムの潜在市場も、大規模国公立・公的病院1,500〜2,000件しか期待できないと思われる。SIベンダーにとっては、市場の天井が予想よりも低くなり、投資回収が危ぶまれることになる。逆に、民間病院もIT化するのであれば、オーダ・エントリー・システムも電子カルテ・システムも、広大な潜在市場が残っていることになる。
2. 医療IT化の制約(1)〜費用負担
民間病院がIT投資に踏み切るためには、費用負担が問題になる。現状、オーダ・エントリー・システムの単価は、パッケージ製品を利用する場合、100床当たり1億円弱と推測される。ただ、固定的な開発工数があるため、100〜200床クラスの中小民間病院でも、比例的には安くならないようである。仮に1.5億円前後とすれば、5年リース、リース料率2%として、運用経費抜きのSI部分だけで、年間4,000万円程度の負担となる。この規模の民間病院の場合、年間の医業収入は概ね15億〜25億円程度なので、医業収入に占めるリース料比率は2%前後に達する計算になる。電子カルテ・システムになれば、この費用負担は更に高くなる公算が大きい。また、保守、エンハンス、ハードの陳腐化に伴う追加・更新投資等まで考慮すると、統合病院情報システムの導入は、中小民間病院に、医業収入比で2〜3%ポイントの経費増を迫る可能性がある。
無論、すべてが純増になるとは限らない。新たに導入される統合病院情報システムが、医事会計や検査などの部門システムの更新まで含むとすれば、それらの既存システムのリース料が不要となるはずである。また、統合病院情報システムの導入に伴って業務を見直せば、外部委託費や人件費が減少する可能性もある。トータルな経費増の幅は、病院の経営トップの手腕・リーダーシップに依存する側面が大きい。
とはいえ、現状、医事会計システムしか導入していない中小民間病院の場合、システムの専門スタッフもいないことから、情報システム関連経費が医業収入に対して占める比率は1%未満と推測される。IT化は、これを更に1〜2%ポイント上乗せすることを要求する訳で、常識的には不可能と直感される。しかし、システム開発を内製化している企業病院のケースでは、開発・保守関連の人件費まで含めて、医業収入比で2〜3%をITに投入しながら、3%前後の医業利益率(医業収支差額/医業収入=一般企業の営業利益率に相当する)を確保している。もし、現状、民間病院の医業利益率が、IT投資をしていない分だけ嵩上げされているのであれば、負担能力がないとは言い切れない。実際、各種の統計を見ると、医療法人に代表される民間病院の収益力は、そこそこに高い。
厚生省が隔年で実施している『医療経済実態調査』を見ると、療養型病床群の比率が60%未満の医療法人の一般病院は、99年6月単月の医業利益率が3.7%、経常利益率(経常利益/医業収入)が3.6%となっている。過去に遡ると、医療法人の一般病院の医業利益率は2〜4%、経常利益率は1〜3%の範囲で変動しており、近年は、金利低下で経常利益率が底上げされている模様である。
日本病院会が毎年実施している『病院経営分析報告書』では、医療法人病院は99年度で86%が黒字である。医業利益率を見ると、5%以上の医療法人病院が40%、3%以上まで広げると59%となっている。平均値は4%前後と推測される。規模別に見ると、民間病院の比率が増える中小規模になるほど、医業利益率は高水準グループと大赤字グループへの二極分解が顕著である。民間病院と公的病院とでは、収益力格差が大きく、中小民間病院はそれなりに堅調な収益を上げていることが推測される。
1999年中の決算期をベースとした申告所得公示では、公示対象となる申告所得4,000万円以上の一般病院が2,318法人に上った。これは、財団法人、宗教法人、医療生協等も含んでおり、医療法人、公益法人、その他法人の病院総数約6,000件の4割に相当する。売上高50億円以上の大規模法人よりも、10億〜20億円規模の法人の方が、10〜20%の売上高申告所得比率を確保しているケースが目立つ。
更に、TKC全国会が毎年集計している『TKC経営指標』によると、黒字病院の平均値は、売上高10.6億円、営業利益6,500万円(売上比6.2%)、経常利益6,600万円(同6.4%)である。2期連続黒字の病院のうち、上位15%に入る病院に限ると、営業利益率は9.9%、経常利益率は10.2%となっている。
いずれのデータを見ても、民間病院の医業利益率は平均で3〜4%と底堅く、中小規模になると10%前後の水準も珍しくないことが分かる。2%ポイントは無理でも、1%ポイント程度の経費増であれば、吸収できる中小民間病院は多いと思われる。
参考までに米国の水準を見ると、AHAの統計“Hospital Statistics2001”では、病院の99年のマージン(営業利益率に相当)は4.4%である(ナーシングホーム部門を除く全病院合計ベース)。黒字病院の比率は67.9%、マージン3%以上の病院の比率は51.4%となっている。従来、米国の病院は、5〜6%のマージン水準を維持してきたが、Medicareの償還価格の増加ペースが大幅に圧縮されたことなどから、大きく落ち込んだ模様である。
一方、米国病院の年間のIT関連予算は、“ModernHealthcare”誌の2001年調査では、売上比で平均2.5%となっている。HIMSS(TheHealthcare Information and Management SystemSociety)が2000年の展示会で行った調査でも、IT関連予算の売上比は、中央値で2.6%だった(平均は4.6%)。米国の病院は、医業利益率が4%程度へ低下してきた中でも、医業収入比で2〜3%をITに投入し続けていることになる。
3. 医療IT化の制約(2)〜費用対効果
医業利益率の水準から見ると、費用負担能力が必ずしもない訳ではないにも関わらず、中小民間病院のIT化の動きが鈍いのは、別の制約条件が存在するためである。ひとつは、絶対額としての価格の高さ、もうひとつは、IT投資の費用対効果の問題である。
高価格は、とくに小規模民間病院で深刻なハードルである。先の例では、100〜200床病院がオーダ・エントリー・システムを導入した場合、年間の費用増は4,000万円程度であった。一方、TKCの黒字病院の平均値(100床未満に相当する)では、医業利益の絶対額が6,500万円前後しかない。まるまる純増となる訳ではないことや、費用計上による税効果を考えても、小規模民間病院にとって、IT投資の負担は重い。
逆に、低価格化すれば、このハードルは大幅に低下するはずである。実際、クライアントのハード抜きとはいえ、1億円未満でオーダ・エントリー・システムを提供しているあるSIベンダーは、医療法人病院向けで、一定の納入実績を挙げている。SIベンダーの製品・価格戦略次第では、民間病院のIT化ポテンシャルは100床未満まで拡大する可能性がある。
問題は、IT投資の費用対効果である。民間病院の大多数は、1億円あれば、IT化よりも医療機器の充実や建物・設備の改修に回す方が、費用対効果が高い、と考えているのではないだろうか。国公立、公的、民間を問わず、大半の病院は、IT化の費用対効果にいまだに懐疑的である。
一般に、オーダ・エントリー・システム導入病院では、導入メリットとして、レセプトの請求漏れの減少、外来患者の滞留時間の短縮・外来患者増、検査結果や過去処方の容易な参照、薬剤用量等の関連情報の警告表示などが挙げられることが多い。電子カルテ・システムでは、診療支援機能の充実や、チーム医療あるいは地域の医療機関間連携の強化などが報告されているようである。しかし、残念ながら、データで検証した例はまだ乏しい。このため、診療報酬の増収や患者の増加、業務の効率化、医療の質の向上等の効果を明確に読めない現状では、大規模なIT投資は不可能、とする病院が多くなっている。
このハードルを突破するためには、SIベンダーの側で、統合病院情報システムの導入メリットを、より具体的に示す努力が必要なことはいうまでもない。しかし、データが揃わなければ投資に踏み切れない、という論理にも疑問を禁じ得ない。一般企業の戦略的なIT投資になぞらえると、増収あるいはコストダウン、医療の質の向上等について数値目標を設定したうえで、ITを道具としていかに活用するか、という逆転の発想をする病院が現れても良いように思われる。
本来、IT化によって、部門別、疾患別、症例別等の切り口から、診療報酬や原価、診療内容(手術・合併症の有無、在院日数、転帰など)等のデータを詳細に分析できるようにすることは、病院経営を行う前提条件となるはずである。また、現状分析や、めざす医療の方向性を具体的な数値で示すことは、多様な職種から構成される病院スタッフの説得、動機付けにプラスと思われる。こうした点を重視する病院経営トップが増えれば、IT投資の費用対効果についての考え方も変わる可能性があろう。
なお、病院経営トップが、IT投資に動くきっかけとしても、低価格化は重要である。絶対額の低下は、IT化の費用対効果を改善し、経営トップが潜在的に持っている積極経営指向を刺激するためである。
4. 医療IT化を促すトレンド
費用対効果に対する考え方が変わらない場合でも、何らかの外部要因が、民間病院のIT投資を促すことは考えられる。かつて米国の病院では、83年のDRG/PPS導入を機に、経営管理のパラダイムが一変し、IT投資が不可欠になった。保険償還の前提として、医療の質やコストに関するデータの開示を求められるようになったことも、病院のIT化の促進材料となっている。わが国でも、医療保険財政の悪化に伴い、抜本的な制度改革が検討されるようになっていることは周知の事実である。
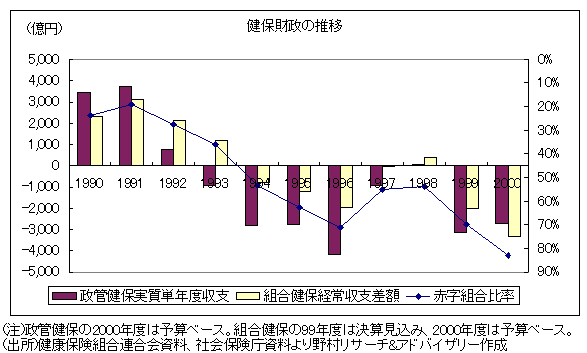
社会保険の財政を見ると、99年度には、政府管掌健康保険(政管健保)が▲3,163億円の単年度赤字、組合健康保険(組合健保)が▲2,033億円の経常赤字を記録した。2000年度も、予算ベースで、政管健保が▲2,700億円、組合健保が▲3,300億円の赤字を見込まれている。
政管健保、組合健保ともに、2001年度以降も、赤字増大が必至の状況にある。とくに政管健保では、単年度収支の赤字のクッションとなってきた事業運営安定資金が、2000年度予算で4,484億円まで縮小する見込みとなっている。かつて一時的に、一般会計から政管健保の特別会計への法定繰入金を停止していた関係で、運用収入相当額2,900億円が一般会計に対する「貸し」となっているが、これが全額返還されたとしても、7,400億円弱しか余裕がない。年間3,000億〜4,000円規模の単年度赤字が続けば、2002年度中には、事業運営安定資金は払底する計算になる。
医療保険制度改革では、老人保健制度の見直しが焦点に位置づけられているが、注目されるのは、医療費適正化の方向を議論する前提として、医療サービスに関するデータベースの整備・活用を求める意見が、コンセンサスを得つつある点である。保険者や事業主からの制度改革提言では、医療のIT化促進が必ず盛り込まれるようになっているほか、医療関係者もIT化の必要性そのものは否定していない。
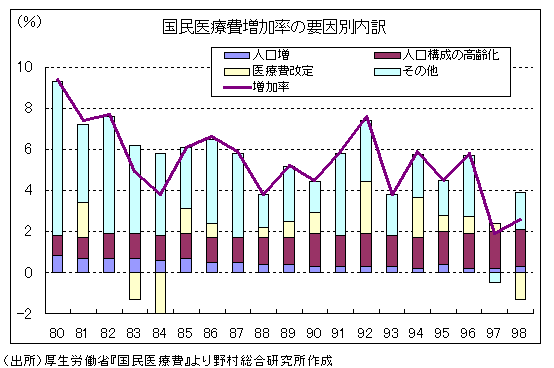
この背景には、現状では、医療費増加の実態を把握するデータさえないことがある。医療費増加の要因は、①人口の増加、②人口構成の変化(高齢化)、③診療報酬や薬価の改定による単価変化、④その他、に分解される。高齢化による老人保健制度の膨張が医療費増の元凶というイメージからすると、②の寄与が大きそうに思われるが、過去の国民医療費の増加要因を見ると、実は、「その他」の占めるウェイトも相当に高い。
「その他」の中身は、一般に、医療の高度化に伴う「自然増」と説明されている。具体的には、1症例当たりに投入される医療サービスの種類と量が変化することで、診療報酬改定による個別単価の変化を超えた1症例当たりの単価変化が生じている可能性がある。しかし、どのような患者に、どのような医療サービスが、どのくらいの量提供され、どの程度のコストがかかっているのかを分析するデータは乏しく、いわば「ブラックボックス」となっているのである。
保険者・事業主や行政が、「ブラックボックス」の透明化のため、医療のIT化を真剣に望むのであれば、医療機関が必要な投資を行えるように、医療保険制度の中で何らかの支援策を講じるべきであろう。診療報酬上の手当て、あるいは、診療報酬明細(レセプト)の電子請求による医療費支払サイトの短縮(現在は売掛金回収に2.5〜3カ月かかっている)などが考えられる。診療報酬を付けるためには、IT化を医療法上の施設基準に盛り込む必要があるかも知れないが、医療関係者によるロビーイングと、保険者・事業主側による支持を期待したい。なお、医療サービスに関するデータベースを機能させるためには、データ交換フォーマットの標準化や、コード体系の整備も不可欠である。一種の公共財として、関係者の協力と行政の政策的支援が望まれる。
医療保険制度上の支援策が実現すれば、たとえ少額であっても、病院のIT投資の費用対効果は確実に改善する。また、それを時代変化と感じて、費用対効果についての考え方を変える病院経営トップを増やす可能性も考えられよう。